La sclérose en plaques soulève souvent deux grandes questions : quelle est l’espérance de vie et de quoi dépend-elle au quotidien ? La recherche a beaucoup progressé, avec des traitements plus efficaces et un suivi plus fin. Résultat : les perspectives s’améliorent, même si des écarts persistent selon le profil de chacun. Voici un panorama clair, basé sur des données récentes et des vécus concrets, pour mieux se repérer.
💡 À retenir
- Environ 20 à 30 ans de vie en moins pour certains patients
- Statistiques sur la prévalence et la mortalité
- Importance de la détection précoce et des soins continus
Qu’est-ce que la sclérose en plaques ?
La sclérose en plaques est une maladie inflammatoire du système nerveux central qui touche le cerveau, les nerfs optiques et la moelle épinière. Le système immunitaire s’attaque par erreur à la myéline, la gaine qui protège les fibres nerveuses. Cette démyélinisation perturbe la transmission de l’influx nerveux et peut, avec le temps, abîmer l’axone lui-même.
Les manifestations varient beaucoup d’une personne à l’autre. Certaines vivent des poussées espacées et récupèrent bien. D’autres voient des symptômes s’installer plus durablement. On distingue des formes rémittente-récurrente, secondairement progressive et primaire progressive, ce qui explique des trajectoires de vie très différentes.
Définition et symptômes
La forme la plus fréquente débute par des « poussées », des épisodes neurologiques qui régressent en partie ou totalement. Troubles visuels, fourmillements, faiblesse d’un membre, troubles de l’équilibre, fatigue intense, difficultés urinaires ou cognitives font partie des signes possibles. Dans la forme progressive, l’aggravation est plus continue, sans poussées nettes.
Exemple concret : une névrite optique peut se traduire par une baisse de vision douloureuse d’un œil pendant quelques semaines. Une atteinte de la moelle peut provoquer une sensation de bande serrée autour du thorax, ou une marche instable. Ces symptômes, même quand ils régressent, doivent conduire à un avis spécialisé rapide pour confirmer le diagnostic et démarrer un traitement précoce.
L’espérance de vie des patients
Les données historiques montraient une réduction de l’espérance de vie. Dans certaines cohortes sévères, l’écart allait jusqu’à 20 à 30 ans. C’est une réalité pour une minorité, notamment en cas de formes très agressives, d’infections graves répétées ou d’absence de traitement efficace.
La situation évolue. Avec les thérapies de fond modernes et un suivi structuré, l’écart moyen s’est réduit dans de nombreux pays, souvent autour de 5 à 10 ans par rapport à la population générale. Le risque de décès reste plus élevé que la moyenne, mais il baisse au fil des générations diagnostiquées plus tôt et traitées plus vite. Les causes de décès ne sont pas uniquement neurologiques : infections, complications cardiovasculaires, pneumonia d’inhalation, cancers ou troubles psychiatriques contribuent aussi au risque.
Facteurs influençant l’espérance de vie
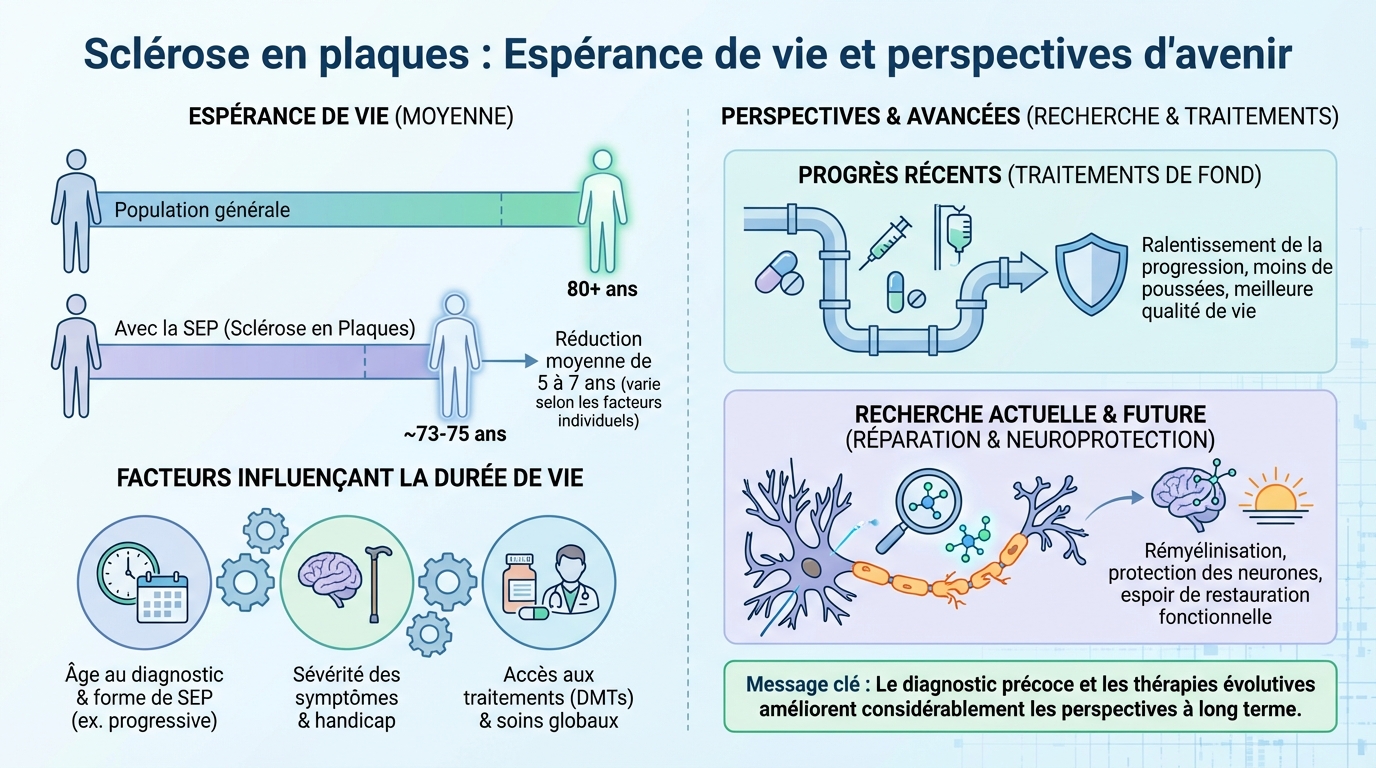
Plusieurs éléments pèsent sur le pronostic. Le type de maladie compte : une forme rémittente-récurrente répond en général mieux aux traitements de fond qu’une forme primaire progressive. Le délai entre les premières poussées et la mise sous traitement est déterminant : plus il est court, meilleur est l’impact sur la progression du handicap et, indirectement, sur la longévité.
Les comorbidités jouent un rôle central. Le tabagisme, l’hypertension, le diabète, l’obésité ou un cholestérol élevé augmentent le risque de complications. La sédentarité favorise l’ostéoporose et les chutes. Les infections répétées (urinaires, pulmonaires) et les escarres peuvent aussi dégrader l’état général. Un état dépressif non pris en charge accroît le risque suicidaire, qui reste plus élevé que dans la population générale.
Rôle de l’âge et du sexe
Un âge au diagnostic plus jeune laisse plus d’années avec la maladie mais offre aussi davantage de fenêtres thérapeutiques pour ralentir sa progression. À l’inverse, un début tardif s’accompagne plus souvent d’une forme progressive et d’un risque accru de comorbidités, ce qui peut peser sur la survie.
Le sexe masculin est associé, dans plusieurs études, à une progression plus rapide et à un pronostic fonctionnel un peu moins favorable. Les femmes sont plus nombreuses à développer la maladie, mais bénéficient en moyenne d’une trajectoire clinique moins agressive. Les grossesses sont généralement possibles ; bien planifiées, elles n’augmentent pas le risque de décès et peuvent même s’accompagner d’un apaisement transitoire des poussées.
Traitements et leur impact
Les traitements de fond réduisent l’activité inflammatoire et retardent l’accumulation du handicap. Interférons, acétate de glatiramère, tériflunomide, fumarates, modulateurs des récepteurs S1P, anticorps monoclonaux comme ocrelizumab ou natalizumab, ou encore la cladribine font partie de l’arsenal. Leur usage précoce, avec une stratégie « traiter tôt et fort » pour les formes actives, améliore les trajectoires à long terme.
Au-delà des médicaments, la prise en charge des symptômes et la prévention des complications ont un effet direct sur la qualité et la durée de vie : vaccination à jour, dépistage et traitement rapide des infections, kinésithérapie pour maintenir la mobilité, orthophonie pour la déglutition si besoin, accompagnement psychologique et soutien social. L’objectif opérationnel peut être l’absence d’activité de la maladie (NEDA), un cap qui se discute au cas par cas.
Médicaments et thérapies
- Thérapies de fond : choix individualisé selon l’activité, le profil de risque et le projet de vie ; réévaluation régulière en cas de poussées ou de progression.
- Traitement des poussées : corticoïdes intraveineux sur quelques jours, puis reprise du suivi pour ajuster la stratégie.
- Rééducation et activité physique adaptée : renforcement, équilibre, endurance ; la rééducation réduit les chutes et préserve l’autonomie.
- Hygiène vaccinale : grippe, pneumocoque, rappels recommandés avant les thérapies immunosuppressives si possible.
- Situations particulières : transplantation de cellules souches hématopoïétiques dans des formes très actives sélectionnées, après discussion dans un centre expert.
Vivre avec la sclérose en plaques
Le quotidien se construit avec une équipe soignante de confiance et des habitudes protectrices. Une bonne hygiène de vie diminue le risque de complications et soutient l’efficacité des traitements. L’activité physique régulière, même fractionnée, améliore la fatigue, l’humeur et l’équilibre. La gestion du stress, le sommeil et la nutrition participent aussi à un meilleur vécu.
Sur le plan pratique, des aménagements de poste, des aides techniques (canne, chevillère, siège de douche), une rééducation ciblée ou des pauses planifiées dans la journée changent la donne. Prévoir un plan d’action en cas de poussée, garder les vaccins à jour et traiter rapidement toute infection limitent les hospitalisations. Le soutien psychologique, individuel ou en groupe, réduit l’isolement et le risque dépressif.